 צילום: צומי הרפז
צילום: צומי הרפז
קופון חולים
לפני שגובים מהחולים עוד כסף: שתי דרכים לחסוך מיליארד שקל ולוותר על השר"פ
מיליארד השקלים שהרפואה הפרטית אמורה להכניס בשנה לבתי החולים יכולים להגיע אליהם ממקורות אחרים. כל מבוגר חמישי שעוזב את המחלקה הפנימית בבית החולים יחזור אליה בתוך חודש, ו־59% מהרופאים מודים כי בשל חשש מתביעות הם שולחים חולים לבדיקות יקרות ומיותרות
27.08.2013, 07:05 | מיקי פלד
היתרון שמציעים שירותי הרפואה הפרטיים ברור ומובן לכל מי שאי פעם הזדקק או מכיר מישהו שהזדקק ל"ניתוח אלקטיבי" - ניתוח לא דחוף. צריכים לעבור ניתוח החלפת ברך או הסרת כיס מרה? בבתי החולים הציבוריים תצטרכו לחכות שלושה חודשים או יותר.
קראו עוד בכלכליסט
מי שדואג לרווחת החולים צריך לחשוב על אפשרויות נוספות מלבד שר"פ כדי להכניס יותר כסף למערכת, או לפחות למנוע בזבוזים מיותרים. הנה שתי אפשרויות שכאלו, ממש על קצה המזלג, שוועדת גרמן בחרה שלא לדון בהן.
אשפוזים חוזרים
לחסוך 300–400 מיליון בשנה
נתונים שמפורסמים כאן לראשונה חושפים את השיעור הבלתי נתפס של אשפוזים חוזרים בבתי החולים עד חודש לאחר השחרור מהם. אחד מכל חמישה בני 65 ומעלה שמשתחרר מאחת המחלקות הפנימיות של בתי החולים יחזור אל חדר המיון בתוך חודש משחרורו. בבתי חולים כמו שיבא, הלל יפה וברזילי המספרים גבוהים יותר, והקופות מדווחות למשרד הבריאות על אשפוזים חוזרים של כל פנסיונר רביעי. מעבר לחוסר הנוחות הברור שנגרם לאדם שמוצא עצמו מאושפז פעם נוספת בתוך פחות מחודש, כל אשפוז כזה עולה לבתי החולים כסף. קשה לומר מה אמור להיות שיעור סביר של אשפוזים חוזרים, אבל כאשר משוחחים עם אנשי משרד הבריאות, מנהלי בתי החולים וכמובן הקופות, ניכר שכולם מסכימים שהשיעור הנוכחי פשוט גבוה מדי. בשנה שעברה הודיע משרד הבריאות לקופות החולים שהוא רוצה להוריד את האשפוזים החוזרים לשיעור של כ־17%. לשם כך הקציב המשרד 40 מיליון שקל לחלוקה בין קופות החולים שיצליחו להוריד בעשירית את מספר האשפוזים החוזרים בין 2010 ל־2012, אבל אף קופה לא הצליחה לעמוד במשימה ולקבל את המענק. אחת הסיבות המרכזיות לאשפוזים החוזרים תישמע קצת מוזר במדינה שזכתה לכינוי "מדינת סטארט־אפ": עד היום אין מערכת מחשב אחת שמאפשרת לבית חולים ולקופת חולים לדבר זה עם זה, בעיקר לשם העברת מידע בין שני הגופים. כפי שהמערכת פועלת כיום, כאשר חולה מגיע לבית החולים הוא צריך לעבור מחדש בדיקות שאולי כבר ערכו לו במרפאה של הקופה מפני שהתוצאות שלהן לא זמינות לבית החולים. זה עובד גם להפך - רופא המשפחה של קופת החולים לא יכול לראות את הרשומה הרפואית של החולה מבית החולים. המערכת כולה לא יכולה לנהל מעקב מסודר אחר המטופל, ובכך היא מגדילה את הסיכויים שלו לחזור לבית החולים. גם על פי הערכות זהירות, ירידה של שיעור האשפוזים החוזרים ל־17% יכולה לחסוך למערכת הבריאות 300–400 מיליון שקל בשנה. אז מה צריך לעשות? בשביל מהלך שכזה משרד הבריאות צריך לגייס הרבה יוזמה ונחישות ולעשות סדר. מעבר למציאת פתרון טכנולוגי שיקשר בין קופות החולים לבתי החולים, המשרד יצטרך להגדיר סדר עדיפויות שיפגע בטווח הקצר בהכנסות של בתי החולים הממשלתיים, ולהסיט תקציבים לפיתוח מערך של תמיכה בחולים שחוזרים לביתם לאחר אשפוז ארוך ומועדים לחזור לבית החולים. המערך יכול לכלול מוקד טלפוני של אחיות להתייעצות, ביקור של רופא המשפחה ועוד. ממשרד הבריאות נמסר כי "נושא ההתמודדות עם אשפוזים חוזרים הנו חלק ממדדי תוכנית העבודה של בתי החולים הממשלתיים. זהו מדד איכות עבור בתי החולים וקופות החולים. בכלל בתי החולים מתבצעת פעילות בתחום זה תוך מדידתה ואפיונה, תוך ביצוע תוכניות התערבות בין שפנים־ארגוניות ובין שחוץ־ארגוניות, בשיתוף פעולה עם קופות החולים".רשלנות רפואית
לחסוך 600 מיליון בשנה
בשנה שעברה שילם משרד הבריאות 256 מיליון שקל כפיצויים בתביעות על רשלנות רפואית לפי נתונים שנמסרו לבקשת "כלכליסט". אם לא יקרה משהו מיוחד השנה, התובעים יקבלו מהמדינה, כלומר מהכיס של משלמי המסים, סכום של 227.6 מיליון שקל. לא צריך למהר ולמחוא כפיים כי המגמה עצמה לא הולכת לכיוון של דעיכה - בכל שנה גדל הסכום ב־7% בממוצע. עם זאת, התשלומים לתובעים שזוכים במשפט או בהסדר הם עדיין הכסף הקטן. לפני שבע שנים שכר משרד האוצר את חברת מארש כדי לאמוד את העלויות של ביטוח הרשלנות הרפואית עצמו למערכת הבריאות הציבורית. הסכום שמארש הגיעה אליו הוא 1.2 מיליארד שקל בשנה שיוצאים מתקציב הבריאות ומגיעים לידיהן של חברות הביטוח. במילים בוטות יותר, קופות החולים ובתי החולים לוקחים בכל שנה יותר ממיליארד שקל שאמורים לשמש לבניית חדרי אשפוז, קניית מכשיר רפואי חדש, הכשרת רופאים או מימון ניתוחים אחר הצהריים, ורוכשים בסכום הזה ביטוח רשלנות רפואית. הסכום עצמו, אגב, גדל מדי שנה בקצב של 5%–10%. על פי מארש, המדינה יכולה לחסוך בערך 630 מיליון שקל בשנה אם היא רק תבצע ביטוח עצמי לכלל מערכת הבריאות, כפי שהיא כבר עושה לבתי החולים הממשלתיים שבבעלותה. אבל בזבוז הכספים כתוצאה מהחשש מרשלנות רפואית לא נגמר כאן. ייתכן שהכסף הגדול מתחבא בכלל תחת הכותרת "רפואה מתגוננת" - כל אותן בדיקות מיותרות שהחולים נשלחים אליהן לא כי הרופא חושב על טובת החולה, אלא כי הוא חושב על הכיסוי המשפטי במקרה שהחולה יתבע אותו. כך לדוגמה, רופא יכול לשלוח חולה לעשות שוב בדיקת CT ללא צורך, פשוט כי החולה מתעקש והרופא לא רוצה להגיד "לא" שמאוחר יותר יצטרך להצדיק בבית המשפט. את גודל התופעה ניתן ללמוד ממחקר שנערך ב־2008 באוניברסיטאות בן־גוריון והעברית, שגילה כי 59% מהרופאים דיווחו כי הם מפנים חולים ליותר בדיקות בגלל הצורך ברפואה מתגוננת. התחום הפרוץ ביותר ברפואה המתגוננת הוא תחום הפריון והלידה, שמהווה כמחצית מכלל תביעות הרשלנות הרפואית. גינקולוגים ומיילדים מודים כי הם שולחים נשים בהיריון או בטיפולי פוריות לבדיקות מיותרות, חלקן אף בדיקות שרצוי שלא להיחשף אליהן אלא במקרים מאוד ספציפיים כמו צילומי רנטגן. רפואה מתגוננת היא גם הגורם לגידול בשיעור הניתוחים הקיסריים, שהיום מהווים כ־20% מהלידות לעומת 15% באמצע שנות התשעים. הרופאים כל כך חוששים מתביעה במקרה שהתינוק ייוולד עם שיתוק מוחין, שהם מבצעים ניתוח קיסרי גם ליולדת שאין חשש כזה אצלה כדי להראות שעשו ככל הניתן כדי למנוע את השיתוק. מעבר לנושא הכספי, ראוי לציין שבניתוח קיסרי יש חשש לנזקים רפואיים גם ליולדת, במיוחד אם היא עוברת ניתוח כזה יותר מפעם אחת. אבל ההגנה המשפטית גוברת. אז מה צריך לעשות? בין משרדי הבריאות והאוצר יש הסכמה כי הנושא דורש טיפול דחוף, אך לא הרבה נעשה מאז שפורסם דו"ח מבקר המדינה בנושא בשנה שעברה. שלוש פעולות ראשוניות שאפשר לחשוב עליהן הן ביטוח עצמי של המדינה את כל גופי הרפואה הציבוריים והרופאים, חקיקה שתגביל את יכולת התביעה רטרואקטיבית על רשלנות רפואית ואת הסכומים הנתבעים והקמת מערכי ניהול סיכונים. כך תוכל מערכת הבריאות לחסוך מאות מיליוני שקלים, אולי אפילו מיליארד שקל בשנה, שניתן להעביר לבתי החולים כדי שאלו לא יזדקקו להכנסות משר"פ כדי לממן את ניתוחים. ממשרד הבריאות נמסר בתגובה כי "פעולות למניעה וניהול סיכונים מתקיימות באופן שוטף בבתי החולים וביתר שאת בשנים האחרונות. אחד הגורמים המרכזיים לשינוי הנו מודל ניהול הסיכונים אשר פותח בשיתוף חברת ענבל, שזוהי השנה הרביעית להפעלתו. בשנת 2011, בהוראת מנכ"ל משרד הבריאות, הוקמה ועדת היגוי אשר המלצותיה העיקריות עסקו בפיתוח התנהגות פרואקטיבית בבתי החולים הממשלתיים וכן העברת הדגש במודל מהפן הכמותי לפן האיכותי".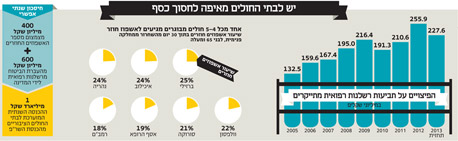


3 תגובות לכתיבת תגובה