 צילום: shutterstock
צילום: shutterstock
החלמת שילמת (לא החלמת, לא שילמת)
המחאה הגוברת נגד המחירים האסטרונומיים של טיפולים מצילי חיים דחפה את חברת התרופות הגדולה בעולם לאמץ מודל תמחור נועז: החולה וחברות הביטוח ישלמו רק אם התרופה באמת עובדת. "אנחנו רוצים שהמוצרים שלנו ישמשו רק את החולים שהם מועילים להם", אומר למוסף כלכליסט ד"ר ברונו סטריגיני, מנכ"ל נוברטיס אונקולוגיה ואחד מבכירי התעשייה העולמית של טיפול בסרטן. אבל לא כולם משוכנעים שזה מה שיפתור את מצוקת החולים
"בארצות הברית ההשתתפות העצמית היא בדרך כלל 20% מעלות התרופה, ורוב התרופות עולות יותר מ־10,000 דולר בחודש. זה קשה מאוד", הוא אומר, ומוסיף שלא חסרים מקרים קיצוניים יותר. "פנה אליי אב צעיר שלא יכול להרשות לעצמו לממן את הטיפול, כי הוא עולה לו 6,600 דולר בחודש. חולה אחר כתב לי החודש שאחרי שלוש שנות טיפול הוא מיצה את כל הזכויות בפוליסת הביטוח שלו, ולכן מעתה אף תרופה לא תכוסה יותר והוא מחפש דרך לשלם. אלה תרופות פלאיות שהצילו אנשים שאחרת היו מתים מזמן, והפכו מחלה סופנית לכזו שאפשר לחיות איתה חיים מלאים. אבל איך תהיה לחולים גישה לתרופות במשך כל החיים? בכל יום אנשים כאן מאבדים את כל חסכונותיהם ומקריבים את עתידם ועתיד ילדיהם".
מחירי תרופות המרשם, במיוחד אלה הניתנות למחלות מסכנות חיים, מורכבות או כרוניות, מסעירים כיום את עולם הרפואה יותר מאי פעם. שלושה מכל ארבעה אמריקאים חושבים שמחירי תרופות המרשם אינו סביר, ואחד מכל חמישה מתקשה לממן את המרשמים שהוא מקבל מהרופא — כך לפי סקר של קרן קייזר, המתמחה במחקרים על ענף הבריאות. סקר אחר, שפורסם בכתב העת Lancet Haematology, העלה ש־10% מחולי המיאלומה הנפוצה, סרטן דם התוקף בעיקר קשישים וחולים בגיל העמידה, הפסיקו לקחת את התרופות בגלל מחיריהן.
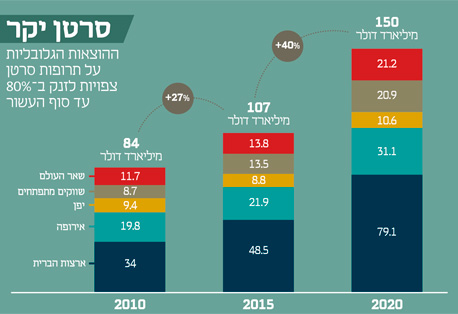
והמחירים אסטרונומיים: לפי נתוני מכון המחקר IMS Health, בשנה שעברה ההוצאה הגלובלית על תרופות אונקולוגיות היתה 107 מיליארד דולר, גידול של 27% לעומת 2010. עד 2020 הנתון הזה צפוי לזנק ל־150 מיליארד דולר. מחקר שערך ד"ר דניאל גולדשטיין מבית החולים בילינסון, והוצג החודש בכינוס האגודה האמריקאית לאונקולוגיה קלינית (ASCO), גילה שבמדינות מתפתחות כמו סין, הודו ודרום אפריקה, וגם בארצות הברית, מחירי תרופות הסרטן עלולים להיות גבוהים עד פי שלושה מיכולת הקנייה.
ד"ר פיטר באך, אונקולוג מבית החולים ממוריאל סלואן קטרינג, עומד בחזית המאבק לתמחור הוגן של תרופות נגד סרטן ומנהל מעקב אחר מחיריהן מ־1965 ועד היום. ההתעמקות בנתונים שאסף חושפת תמונה מטרידה: עד לפני שני עשורים עלותן היתה לרוב כמה מאות דולרים בחודש. לעומת זאת רוב התרופות שהושקו בשנים האחרונות נמכרות במחירים חודשיים חמש־ספרתיים, כאשר השיא שמור ל־Provenge, תרופה לסרטן פרוסטטה שעולה יותר מ־38 אלף דולר בחודש. ובמה שנראה כמו "אם אפשר, למה לא?", גם התרופות הישנות עולות כיום פי 1.5־2 ביחס למחירן המקורי (את הנתונים המלאים אפשר למצוא כאן).
ולא מדובר בבעיה של חולי הסרטן בלבד: לפי נתוני מדיקייר, תוכנית ביטוח הרפואה של הממשל האמריקאי, תרופות ליתר לחץ דם ריאתי הן היקרות ביותר ועולות 70־134 אלף דולר בחודש. בישראל המצב טוב בהרבה מבחינת החולים בזכות שיטת סל הבריאות, אך המחירים המאמירים רק מחריפים את המאבקים השנתיים סביב התרופות שתבחר המדינה לממן.
 | |||
התוצאה היא לחץ גלובלי מצד החולים, הרופאים, חברות הביטוח והרגולטורים, שמאסו כולם במחירים המופרזים. ועם הלחץ הזה חברות התרופות מנסות כעת להתמודד בעזרת שיטת תמחור חדשה ומהפכנית על פניה: תשלום לפי ביצועים (Pay for Performance). אם הועילה התרופה לחולה, הוא ישלם תמורתה מחיר מלא. אחרת, חברת התרופות תיקח על עצמה את העלות כולה.
השיטה הזאת כמובן לא תפתור לחלוטין את בעיית המחירים, אך היא אמורה להקל על חולים להתחיל בטיפולים הנחוצים להם, בידיעה שלא ייאלצו לממן תרופות לא אפקטיביות. כך, חברות התרופות מקוות, ייחסך להם ולמבטחים לא מעט כסף בלי שרווחיהן ייפגעו, והן יוכלו להסיר מעצמן לחצים והתערבות רגולטורית להורדת מחירי התרופות. וכאשר נוברטיס, חברת התרופות הגדולה בעולם שנסחרת בניו יורק לפי שווי של כ־200 מיליארד דולר, מכניסה ביוזמתה שלוש תרופות מתוצרתה למודל התמחור החדש, ברור שעולם הבריאות עובר שינוי עמוק.
כמו להחזיר מוצר בחנות
"הבריאות התייקרה בשנים האחרונות לא מעט בכל העולם. המדע מתפתח מאוד, מושקים יותר ויותר מוצרים חדשים ויש לחץ רב על מערכות הבריאות, כך שכולם צריכים לעבוד יחד כדי ליצור מערכת בת־קיימא לעתיד", אומר ד"ר ברונו סטריגיני, מנכ"ל נוברטיס אונקולוגיה, בראיון ל"מוסף כלכליסט". "גם אנחנו, חברות התרופות, צריכות לתרום את חלקנו".
סטריגיני הוא אחד האנשים החשובים ביותר כיום בתעשיית הטיפול העולמית בסרטן, והמדיניות שהוא מתווה עשויה להשפיע על מיליוני חולים בשנה. בשיחה איתנו הוא מנסה, למרות הלחץ מצד החולים ואווירת ה"אין ברירה" שהובילו לאימוץ המודל החדש, לראות את חצי הכוס המלאה. "אני לא חושב שהמודל הזה יוצר סיכון עבורנו", הוא מעריך. "אנחנו רוצים שהמוצרים שלנו ישמשו רק את החולים שהם מועילים להם".
לפי שעה המודל שאימצה נוברטיס בהסכמים עם חברות הביטוח מתבסס על פרמטר מרכזי אחד. "המוצרים שלנו נבחנו בניסויים קליניים, והראו חוללות (מושג שמבטא את התועלת הרפואית של התרופה) ובטיחות, ומערכת הבריאות מודדת את החוללות בעולם האמיתי. אם זה עובד — משלמים. אם לא — אז לא", אומר סטריגיני, שסבור כי בעתיד ההגדרה של הצלחה טיפולית צריכה לכלול גם מרכיבים נוספים. "בעינינו מתן ערך לחולה כולל גם את איכות החיים שלו, ואנחנו שמחים לעבוד עם חולים ולשלב את תובנותיהם. צריך לקחת בחשבון גם את השפעת התרופות על מערכת הבריאות ועל החברה כולה. הנושא הזה עדיין בראשית דרכו".
לנוברטיס יש כעת מספר הסכמי "לא החלמת - לא שילמת" עם חברות ביטוח אמריקאיות עבור שלוש תרופות. הסכם אחד, עם חברת ביטוח אחת, הוא עבור Tasigna תרופה המטפלת במחלת ה-CML.
הצלחת התרופה מרשימה: בתוך שנה השיגו 55% מהחולים תגובה מולקולרית משמעותית (MMR; מושג שפירושו הפוגה במחלה) — פי שניים מתרופות אחרות שהיו קיימות בשוק. ממצאים חדשים שהציג החודש סטריגיני בכנס ASCO, ובחנו את השפעת התרופה 48 שבועות לאחר שהחולים שחוו הפוגה הפסיקו לקחת אותה, גילו שבקרב 51%־58% מהם לא הוחמר מצב הגידול. משמעות ההסכם היא שהחולים שהתרופה אינה אפקטיבית עבורם לא ייאלצו לשלם עבורה, ומדובר בלא מעט כסף: Tasigna עולה כיום 10־13 אלף דולר בחודש, סכום שמתחלק בין החולה לחברת הביטוח.
התרופה השנייה שנכנסה להסדר היא Gilenya, התרופה האוראלית הראשונה לטרשת נפוצה, שעולה כ־4,000 דולר לחודש. במקרה הזה מבחן התשלום הוא שיעור ההתקפים השנתי (ARR). בניסויים הקליניים נטילת התרופה במשך שנה הפחיתה אותם ב־54% לעומת חולים שנטלו תרופת דמה (פלסבו), והחולים ישלמו תמורתה אם היא תשיג תוצאות דומות גם בעולם האמיתי. התרופה השלישית, Entresto, מיועדת לאי־ספיקת לב. היא חדשה בשוק ואושרה על ידי ה־FDA לפני כשנה. בניסויים הקליניים הצליחה התרופה להפחית את שיעורי המוות ב־16% ואת שיעור האשפוזים ב־20%, לעומת תרופות קודמות שקיימות בשוק. כפי שפורסם, נוברטיס תמכור אותה לחברות הביטוח בהנחה צנועה. עבור חולים שישיגו אותן תוצאות כמו בניסויים הקליניים תבוטל ההנחה וישולם תמורתה מחיר מלא, ועבור חולים שלא ייהנו מהתרופה יבוטל התשלום.
"אנחנו חושבים שמודל כזה יהיה יותר ויותר פופולרי בארצות הברית ובעולם", העריך דיוויד אפשטיין, עד לאחרונה מנכ"ל חטיבת התרופות בנוברטיס, בשיחת ועידה עם משקיעים בפברואר האחרון. "כשאתה קונה מוצרים אחרים שלא מתאימים לך, אתה מחזיר אותם או מקבל את כספך. בתעשייה שלנו, גם אם התרופה לא עבדה החברה היתה מקבלת תשלום. אני חושב שהמודל הזה צריך להשתנות". "בסופו של דבר זה מאוד פשוט", מוסיף סטריגיני. "בחלק מהמדינות יש משרדי רישום חולי סרטן, שמנהלים את המעקב אחר החולים, או שמערכת הבריאות עוקבת אחרי החולים, מנתחת את התיקים הרפואיים ורואה באופן ברור אם התרופה עומדת בהבטחות שלה או לא".
סטריגיני הודף בעדינות את השאלות בנוגע להשפעה הפיננסית של המודל החדש עבור תרופת ה־Tasigna שבאחריותו. "אנחנו שמחים שיש לנו מוצר שעובד בקרב החולים הנכונים, ושהם צריכים לשלם רק כשהוא עובד. חתמנו על החוזה רק לפני כמה חודשים אז עוד מוקדם להשיב מה התוצאות, אבל אני לא מצפה לבעיה".
אני מניחה שחברה כמו נוברטיס, דינוזאור פרמצבטי שמעסיק 118 אלף עובדים בעולם והרוויח אשתקד 18 מיליארד דולר על הכנסות של 50 מיליארד דולר, בודקת לעומק כל תסריט אפשרי מהכנסת שלוש תרופות מרכזיות להסדר תשלום חדש. לכן אני שוב שואלת את סטריגיני: אין שום סיכון להכנסות של נוברטיס?
"לא, ואנחנו לא מסתכלים על זה כך. מה שמניע אותנו הוא למצוא תרופה נכונה לחולים הנכונים".
גם הרגולטור מיישר קו
המודל של תשלום לפי ביצועים אמנם תופס תאוצה בעולם הבריאות בשנה האחרונה, אך הוא לא חדש לחלוטין. הסכמים ברוח זו כבר נחתמו בתחילת העשור הקודם, בעיקר בבריטניה ובאיטליה. מעט מאוד ידוע על הצלחת המודל עד כה: לרוב ההסכמים נחתמים באופן חשאי בין חברות תרופות לחברות ביטוח, שלא חייבות לגלות את הפרטים המסחריים של עסקיהן המשותפים. כך קשה לדעת לכמה חולים עזרה כל תרופה בפועל, עד כמה תאמו התוצאות במציאות את הניסויים, כמה כסף נחסך למערכת הבריאות ואם רווחי חברות התרופות נפגעו.
לגבי כל הנושאים האלה קיימות אינדיקציות מועטות בלבד: ב־2006 נכנסה אווסטין של ג'ננטק למודל תמחור כזה עבור חולים שהכנסתם נמוכה מ־75 אלף דולר לשנה, ופורסם כי הפחיתה את ההוצאות בכ־50% במשך שנת טיפול אחת. לפי דיווח לקוני של הוועדה לתמחור מוצרי בריאות בצרפת, ההחזרים מחברות התרופות במסגרת תוכניות השתתפות בסיכונים הסתכמו בכרבע מיליארד יורו בשנה ב־2008 וב־2009. הקושי להעריך את תרומתו הכלכלית של המודל הוביל את המוסד הלאומי למצוינות בבריאות וטיפול בבריטניה (NICE), רגולטור שנחשב אקטיביסט וסמן ימני למקבלי החלטות אחרים בעולם בנושאי תמחור, להתייחס אליו באופן מסויג. "עלינו להיזהר מלמהר להיכנס לתוך מכניזם מכליל כזה", נכתב באחד מדו"חות הארגון.
אלא שכעת נראה שהגישה משתנה, ולא רק בלחץ החולים. גם המבטחים הפרטיים והציבוריים מתמודדים עם גרף הוצאות מאמיר ודוחפים למודלים תמחוריים אחרים. תוכניות מדיקייר ומדיקייד בארצות הברית הציבו כיעד להעביר מחצית מהוצאותיהן לתשלומים מבוססי ערך או מודלים אלטרנטיביים אחרים עד 2018. מרכז הסרטן בממוריאל סלואן קטרינג סירב לספק לחולים שמאושפזים אצלו את התרופה Zaltrap לסרטן המעי הגס של חברת סנופי, שמחירה כפול מזה של תרופה אחרת בשוק, לאחר שלא הוכח שהיא אפקטיבית יותר.
גם NICE עצמו סירב השנה לאשר כמה תרופות יקרות, כמו Perjeta של רוש לסרטן שד, שעלותה עשויה להגיע לכמעט 17 אלף דולר לשישה מחזורי טיפול. "אם לוקחים בחשבון את אי־הוודאויות לגבי האפקטיביות הקלינית, ואת אי־הוודאויות לגבי המידע הכלכלי שהציגה החברה, איננו יכולים להמליץ על התרופה", נימק הרגולטור את הדחייה בלשון עדינה. במקביל בוחן NICE מודל תשלום לפי ביצועים שבמסגרתו יירכשו תרופות במחיר שישקף רק את עלות הייצור והשיווק, והוא יעלה או יירד בהמשך על פי ביצועי התרופה.
במקביל, רשות התרופות והמזון האמריקאית (FDA) הובילה שינוי רגולטורי שתומך במודל החדש. בשנתיים האחרונות הוא יצר מסלול מהיר לתרופות שהציגו תועלת משמעותית בשלב מוקדם יחסית של הניסויים הקליניים, או נותנות פתרון למחלות שההיצע הטיפולי בהן דליל. הן מוכרות כ"פורצות דרך", מקבלות הקלות רגולטוריות ואישור שיווק, ובמקביל המחקר נמשך כדי להצדיק את האישור. אלא שהנתונים האלה אינם מספקים את הגופים המשלמים, שנדרשים לממן תרופות יקרות על סמך מידע חלקי. כדי שזה ישתלם להן, חברות התרופות מציעות תשלום לפי ביצועים, או בשמו הנוסף של המודל, המתאים יותר למקרים כאלה — שיתוף בסיכונים (Risk Sharing).
גם בזירה הזו נוברטיס מסתמנת כשחקנית פעילה. לאחרונה, למשל, היא הפסיקה, בהנחיית ה־FDA, את הניסויים בתרופה לסרטן שד מתקדם, לאחר שזו השיגה את יעדיה והביאה להישרדות החולות ללא התקדמות של המחלה. בחודשים הבאים יחלו הדיונים עם הרשויות על שיווק התרופה. עוד תרופה שנוברטיס פיתחה, לסרטן ריאות של תאים קטנים, הוכרה כפורצת דרך וקרובה לשיווק. כך גם תרופה נוספת ללוקמיה מילואידית חריפה (AML) שהאריכה את תוחלת החיים של החולים פי שלושה ביחס לפלסבו.
"יש לנו יותר מ־30 מוצרים בפייפליין, הוא אחד הרחבים ביותר בתעשייה ויהיו לנו עשרה מוצרים חדשים בסוף השנה", אומר סטריגיני. "היינו חלוצים בהרבה מאוד תחומים. ואנחנו שמחים מאוד להיכנס להסכמים כאלה (של שיתוף בסיכונים)".
תגיד, זה בלתי נמנע שהתרופות יהיו כל כך יקרות בעתיד?
"לא בהכרח. ברור שהמחקר והפיתוח הופכים מתוחכמים ויקרים יותר, וכך גם הרכיב הרגולטורי יקר ומורכב יותר. אנחנו רואים שמפתחים תרופות שמתאימות למוטציות גנטיות מסוימות, ולקבוצות קטנות מהאוכלוסייה, לפעמים רק 2%־3%".
אז תשלום לפי ביצועים נשמע כמו החוליה שסוגרת את המעגל: אתם מפתחים תרופה שמתאימה לחולה מסוים והוא משלם רק על התועלת שהוא מקבל.
"בדיוק. שני הדברים מתחברים: אם פיתחת את המוצר הנכון לחולה הנכון ואתה מספק את הסחורה, הוא משלם בדיוק על זה".
ומה אם החולה אכל פיצה?
לכאורה, אין הוגנת משיטת התמחור על פי ביצועים: אם התרופה לא מועילה, הגיוני שלא יגבו תמורתה כסף, ואם היא אפקטיבית ראוי לשלם תמורתה מחיר מלא. פיתוח תרופה חדשה כיום עולה מיליארד דולר לפחות, והאינטרס הציבורי הוא שהיצרניות ימשיכו בכך. אלא שבקרב הנאבקים ביוקר התרופות יש ספקות רבים לגבי מודל התמחור החדש.
אחד הספקנים הוא ד"ר פיטר באך. "זה נשמע כמו אופן תשלום חכם יותר, אבל יש בעיה גדולה עם הרעיונות האלה: הם לא מתקיימים בוואקום, ויעבדו רק אם מתמקדים במשתנים מסוימים", הוא כתב במאמר שפורסם ב"הרווארד ביזנס רוויו". "אם חולה שנטל תרופה לאי־ספיקת לב יצא לבלות ואכל פיצה מלוחה שהרעה את מצבו, האם זו אשמתו או אשמת התרופה? ומה אם החולה לא מתמסר לנטילת התרופה באופן מסודר?", מפתח את הטיעון סטיבן מילר, המנהל הרפואי של רשת בתי המרקחת ושירותי הבריאות אקספרס סקריפט.
במילים אחרות, המודל החדש עלול ליצור אי־הסכמות לגבי המידע שיש לאסוף כדי לתעד את הצלחתן של תרופות, והפרשנות שיש להעניק לו. לכך מצטרף הקושי לעקוב אחרי כל המידע הזה: אחת הסיבות למדיניות המסויגת של הרגולטור הבריטי היא שבתי החולים התקשו עד כה לנהל תוכניות של תשלום לפי ביצועים. הן דורשות עוד כוח אדם, בדיקות ותיאום — ביורוקרטיה יקרה שעלולה לכרסם בתועלת הכספית שמודל התמחור אמור להניב.
והחולים עצמם? מבחינתם העניין הקריטי הוא להקל את העול הכלכלי, לא משנה באיזה מודל. "חשוב לנו שתרופות מצילות חיים כמו Tasigna יהיו זמינות לחולים, ולא כל כך מעניין אותנו אם יעשו זאת באמצעות הגדלת סל הבריאות או במודל של תשלום לפי ביצועים", אומר גיורא שרף, מייסד עמותת חולי CML בישראל שהקים גם רשת ארגוני חולים מרחבי העולם. עם זאת, שרף מציין כי הוא נחשף במסגרת פעילותו לכמה מחולשותיו של המודל החדש: "איך מגדירים הצלחת טיפול? הפוגה של חודש? הארכת תוחלת החיים בחודשיים? אלה נתונים שקשה למדוד. ומה עם איכות החיים? לפני 16 שנים קיבלתי תרופה שהאריכה את תוחלת חיי בשנה לעומת מתחרותיה, אבל איכות החיים היתה בלתי נסבלת. את זה אף אחד כרגע לא מודד".




17 תגובות לכתיבת תגובה