 צילום: הדר גיל עד
צילום: הדר גיל עד
פרשנות
הפתרון למצוקת המערכת נמצא מתחת לפנס
מפת הדרכים להצלת מערכת הבריאות כבר שורטטה, וקיים סביבה קונצנזוס. כעת רק צריך שר שלא יתבלבל - ויישם אותה
שמות מועמדי המפלגות השונות לתפקיד שר הבריאות הבא נחשפו. ייתכן שמדובר בבשורה, שמראה שהפעם הפוליטיקאים הבינו וגם הפנימו שמערכת הבריאות נקלעה למשבר תקציבי אמיתי, ושבלי התערבות דרמטית, היא עלולה לקרוס.
זה לא משנה אם שר הבריאות הבא יהיה יעקב ליצמן, יעל גרמן, אורלי לוי־אבקסיס או ליאוניד אידלמן. אף אחד מהם לא צריך להמציא את הגלגל מחדש כדי להציל את המערכת. את החלק הראשון לפתרון - המקורות התקציביים - כולם כבר הבינו: נדרשים 3‑5 מיליארד שקל לבסיס התקציב, כתוספת קבע, כדי להתחיל לעבוד.אין כזה דבר יותר בריאות בפחות כסף. מערכת הבריאות הישראלית נחשבת יעילה מאוד. היא מקבלת יחסית מעט כסף, ועושה איתו פלאים.
קראו עוד בכלכליסט
גם לגבי החלק השני – השימושים - כל המועמדים יכולים לנשום לרווחה: את מפת הדרכים להצלת המערכת כבר שרטטו רבים. ובניגוד לבדיחה הידועה שאיפה שישנם שני יהודים יש שלוש דעות, במקרה זה קיימת הסכמה מקיר מקיר.
סל הבריאות - תקציב המדינה לקופות החולים שעמד ב־2019 על כ־53 מיליארד שקל - מתעדכן בכל שנה לפי שלושה סוגי מדדים: יוקר, דמוגרפי וטכנולוגי. המדד המוכר ביותר הוא הטכנולוגי, הידוע גם כסל התרופות. בכל שנה, מתכנסת ועדה ומחליטה לאילו תרופות וטכנולוגיות מיועדת התוספת הזאת, שעמדה השנה על 500 מיליון שקל. השינוי הראשון שנדרש הוא הגדלת התוספת לסל התרופות, כך שתעמוד על 1.5% מסל הבריאות. לפי נוסחה זו, השנה היו נוספים לסל 795 מיליון שקל.
בנוסף, צריך להתאים את המקדם הדמוגרפי למציאות הישראלית. כיום, המקדם לא מתאר נאמנה את הריבוי הטבעי ומתעלם מהזדקנות האוכלוסיה. ללא עדכון הנוסחה הזו, המערכת לא תתוקצב בהתאם לגודל ואופי האוכלוסיה, ואותו סכום יתחלק בין יותר אנשים. לפי חישובי משרד הבריאות, נדרשת תוספת של 250 מיליון שקל בשנה רק עבור ההזדקנות.
גם מדד היוקר אינו מתאר נאמנה את הזינוק המטורף במחירי הטכנולוגיות והתרופות. כדי לתקן את הפער, יש להקצות 100‑150 מיליון שקל נוספים בשנה.
בעיה נוספת של המערכת היא השיטה שבה מאפשרים לקופות החולים להיכנס לגירעון, ופעם בכמה שנים זורקים להן גלגל הצלה בדמות הסכמי ייצוב. השיטה הבעייתית הזאת מעודדת ומתמרצת חוסר אחריות תקציבית. את הכסף שייחסך מביטול השיטה צריך להקצות לקיצור תורים - הסיבה העיקרית שגורמת לישראלים לנטוש את הרפואה הציבורית ולעבור לפרטית.
 | |||
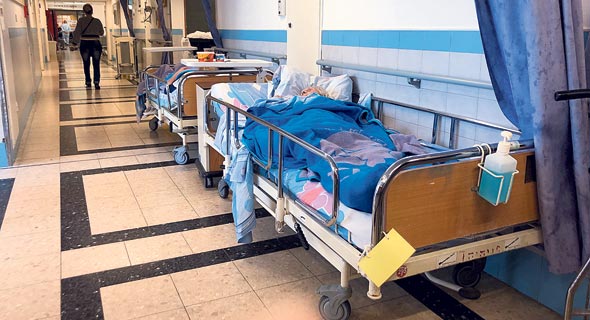
גם מערך האשפוז סובל, וגם שם הפתרונות כבר ידועים. המערכת הישראלית סובלת מתת־הקצאה במיטות אשפוז, ברופאים ובאחיות. לפי הערכות, כ־500 רופאים בישראל יושבים בבית וממתינים שמשרד הבריאות יקבל כסף לפתיחת תקנים. רופאים יש - תקנים אין. הגדלת מספר הרופאים והאחיות תלויה במידה רבה בתוספות השכר שיקבלו השנה. אבל אין כסף יש מאין. ככל שהרופאים והאחיות יקבלו יותר, יישאר פחות כסף לגיוס צוות חדש ולמטרות נוספות.
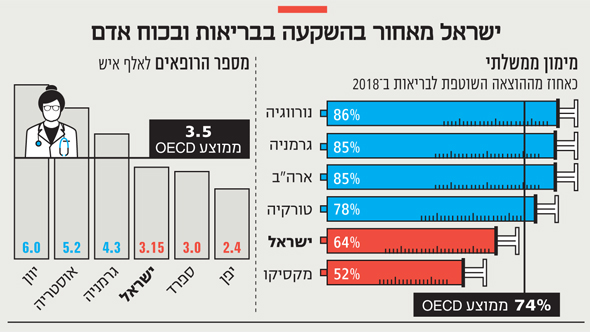
מספר המיטות בישראל הולך ויורד ביחס לאוכלוסיה באופן עקבי: מ־2.2 מיטות לאלף איש בתחילת שנות ה־2000 ל־1.7 מיטות ב־2019. התחזיות מנבאות יחס של 1.6 כבר בחמש השנים הקרובות. הפער מול העולם קיצוני: הממוצע במדינות ה־OECD עומד על 2.9 מיטות לאלף איש. לפי אומדני משרד הבריאות, יש צורך ב־350 מיטות כלליות נוספות. מהלך זה יאפשר להפחית את התמותה מזיהומים בתוך בתי החולים. קיים גם קונצנזוס כי צריך לחזק את מערך בריאות הנפש.
לצד כל ההצעות הנקודתיות, הדבר הכי חשוב שאפשר לעשות למען המערכת הוא לייצר תוכנית רב־שנתית, שתאפשר לתכנן מבעוד מועד, כפי שנעשה במערכת הביטחון - שמצילה מדי שנה הרבה פחות אנשים ממערכת הבריאות.