 צילום: טל שחר
צילום: טל שחר
פוקוס על מערכת הבריאות: מהפכה אחת גוועה, חייבים מהפכה חדשה
קצת קשה להאמין שלפני 15 שנה, לאחר יישום חוק ביטוח הבריאות הממלכתי, ישראל היתה מודל לחיקוי בזכות שירותי הבריאות השוויוניים שלה. כיום, עם מחסור חמור ברופאים ובמיטות, רק תיקון בחוק המהפכני ההוא יוכל לסייע בהענקת שירותים איכותיים במרכז וגם בפריפריה
בשבע השנים הראשונות לאחר שהחוק לביטוח בריאות ממלכתי מ־1995 נכנס לתוקף, נהנתה מערכת הבריאות בארץ מפריחה. הדגם הישראלי של שירותי בריאות שוויוניים לכל אזרח ותושב, לצד ניתוק הקשר בין קבלת שירות לבין תשלום, זכה להדים בעולם כולו. עם זאת, שבע השנים הטובות ההן חלפו מזמן, ומ־2002 חלה ירידה מתמדת בזמינות שירותי הבריאות ובאיכותם לחלקים גדולים והולכים של האוכלוסייה. בשלוש השנים האחרונות כבר מצויה המערכת במשבר כרוני, ושום פתרון לא נראה באופק.
הירידה באיכות שירותי הבריאות היא בחלקה תוצאה של מדיניות ממשלתית נמשכת, אשר בלהט ניאו־ליברלי הכולל הפרטה, עידוד יוזמה חופשית ותחרות, צמצמה את שירותי הבריאות, הרווחה והחינוך. הירידה הדרמטית בהישגי התלמידים בארץ בהשוואה לעולם גרמה לטלטלה במערכת החינוך, להגדלה ניכרת בתקציב ולתגמול נכון יותר של מורים - מתוך רצון לשינוי המגמה.בשונה מעולם החינוך, מערכת הבריאות אינה ניתנת לבדיקה אובייקטיבית בעזרת מבחנים. לאור זאת, הירידה ברמתה אינה ניכרת ולכן קל יותר להתעלם ממנה. ההרעה בזמינות השירותים חמורה במיוחד בנגב ובגליל ובאזורי מצוקה במרכז הארץ. העשירונים העליונים זוכים לשירות טוב יותר בזכות הרפואה הפרטית וכן באמצעות קשרים בשירותי הבריאות הציבוריים. לכן, למרות ירידה ניכרת בכל פרמטר ניתן לבדיקה, עד לשביתת הרופאים הנוכחית לא העלתה הממשלה את בעיית שירותי הבריאות אפילו לדיון רציני אחד.
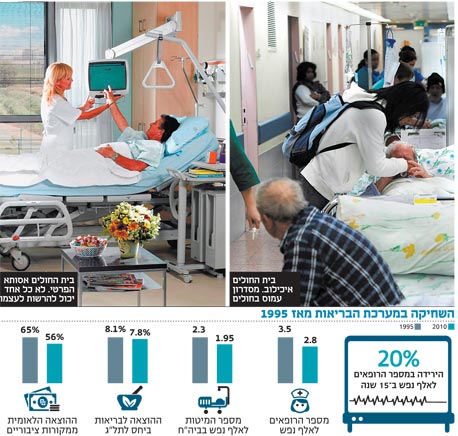
בעשור האחרון אנו מבחינים בירידה נמשכת בהוצאה הלאומית לבריאות ממקורות ציבוריים מ־65% בשנת כניסת החוק לביטוח בריאות ממלכתי ל־56% בלבד בשנת 2010. זאת לצד הקטנה כוללת של ההוצאה לבריאות ביחס לתל"ג מ־%8.1 ל־7.8%. הממוצע במדינות ה־OECD אגב הוא 9.5%. הביטוי בשטח של נתונים אלה מגיע בדמות נתונים ברורים עוד יותר: מאז 1995 חלה ירידה של 15% במספר היחסי של מיטות לאלף נפש בבתי חולים - מ־2.3 ל־1.95 בלבד. מספר הרופאים לאלף נפש צנח תוך 15 שנה בלא פחות מ־20% - מ־3.5 עד ל־2.8.ארבעה עיוותים במבנה
הקטנת ההוצאה הכוללת לבריאות יחסית לתל"ג אין בה כשלעצמה הסבר למצוקה של שירותי הבריאות. שכר העבודה המשולם לרופאים ולאחיות הוא אמנם נמוך ביחס לממוצע במדינות ה־OECD. אולם השכר מהווה למעשה יותר מ־70% מכלל ההוצאה לבריאות, ולכן הפער המעשי בינינו לבין מדינות אירופה וארצות מפותחות אחרות הוא קטן מזה המתברר מהשוואת ההוצאה לבריאות יחסית לתל"ג. כמו כן, בישראל רק פחות מ־10% מהתושבים הם בני יותר מ־65, לעומת ממוצע של 15% במדינות ה־OECD. היות שההוצאה לשירותי רפואה לקבוצת הגיל שמעל 65 היא בממוצע פי חמישה יותר מאשר לאוכלוסייה צעירה יותר - הרי הפער בין ההוצאה הלאומית לבריאות אצלנו לעומת מדינות המערב קטן עוד יותר. לאור נתונים אלה, נדמה כי את הסיבות למשבר הנוכחי, או לפחות את חלקן, יש לחפש במבנה הארגוני של המערכת. ישנה שורה של עיוותי מבנה משמעותיים במערכת הבריאות. ראשית, ההפרדה המוחלטת בין בתי החולים לשירות האמבולטורי - הניתן במרפאות. שנית, התפקיד הכפול של משרדי הבריאות - מצד אחד כרגולטור ומתכנן, ומצד שני כבעל עניין מובהק, בהיותו הבעלים של למעלה ממחצית ממערך האשפוז הכללי ורוב האשפוז הפסיכיאטרי. שלישית, התחרות הפרועה בין השחקנים השונים במערכת הגורמת לכפילות שירותים, וכן לניצול של מתקנים וציוד. העיוות הרביעי נוגע למערכת הביטוחים המשלימים המפרנסת רפואה פרטית מהכיס הציבורי. ארבע קופות החולים - שירותי בריאות כללית, מכבי, מאוחדת ולאומית - מתוקצבות על ידי הממשלה בהתאם למספר החברים בהן וגיליהם. יתרת התקציב מקורה בתשלומים ישירים של המבוטחים עבור תרופות, השתתפות עצמית באבחון וטיפול, וכן הביטוחים המשלימים. לאור זאת, הכנסות הקופות הן קבועות למדי ומידת השליטה בהן קטנה. למעשה, השליטה בהוצאות קובעת את מאזן הקופות, ולכן נעשית בכולן הכוונה של המבוטחים לספקי שירותים שעמם יש לקופות הסכמים המבטיחים מחירים נמוכים ככל האפשר. נוחות החולים נמצאת בסדר עדיפויות משני. הרצון להוריד עלויות גורם לכך שהקופות מנסות לרכז יותר ויותר שירותי אבחון וטיפול אצלן ולהימנע ככל האפשר מהפניית חולים לבתי החולים. התוצאה היא שמתקנים רבים, מרפאות ומכונים בבתי החולים אינם מנוצלים בתפוקה מלאה. היעדר הקשר בין הרפואה בקופות לבין זו שבבתי החולים גורם לכפילויות באבחון, לעיכוב בתהליכים - ולכן לירידה ביעילות. כדי למשוך רופאים ואחיות, קופות החולים העלו בצורה ניכרת את התגמול עבור עבודה. שכר שעה של רופאים בקופות החולים גבוה פי 2–4 ויותר, לעומת בתי החולים. כך, בתי החולים - לב המערכת ומוקדי המצוינות של מערכת הבריאות - נתקלים בקשיים גוברים והולכים לאייש תקנים או לפתח שירותים חדשים. הניסיונות לשפר את שכר העובדים ולהעלות הכנסות הביא לפיתוח משק מקביל בחלק מבתי החולים, שבו ניתן שירות חצי־פרטי תחת שמות שונים. שירות זה ממומן בחלקו על ידי הקופות ובחלקו מן הכיס הפרטי של המטופלים.למשרד הבריאות אין פנאי
משרד הבריאות, מעצם היותו הבעלים של בתי חולים, מתקשה להיות הרגולטור האובייקטיבי. ממילא סמכותו מוגבלת מאוד ועיקר הרגולציה התקציבית במערכת הבריאות נעשית על ידי האוצר - שכל עניינו הוא לשמור על מסגרת תקציב. למשרד הבריאות אין תכנון מרכזי של כוח אדם ברפואה ובסיעוד. אין לו תוכנית ברורה כיצד להתמודד עם הפערים הגדלים והולכים בין פריפריה למרכז, ואין לו גם תכנון אב למערך אשפוז עתידי, כללי או פסיכיאטרי. הוא עסוק בתחזוקה שוטפת ובמשברים החוזרים ואינו מסוגל להרים ראש ולהביט למרחב.ההוצאה הציבורית לבריאות אינה גדלה זה מספר שנים, ולכן שיעור ההוצאה הפרטית מסך ההוצאה לבריאות גדל. קופות החולים מעודדות עשיית ביטוחים משלימים, וחברות ביטוח פרטיות עושות קופה מביטוחים הנבנים סביב חרדתם של העשירונים העליונים לגבי איכות הרפואה הציבורית.
הפרדוקס הישראלי הוא שרוב שירותי הרפואה הפרטיים הם בבעלות מלאה של קופות החולים. לכן הקופות הציבוריות, שהן מלכ"רים, יכולות לכוון פעולות כמו אבחון וניתוחים לחברות הפרטיות שבבעלותן, דוגמת אסותא והרצליה מדיקל סנטר, ולאפשר לחברי סגל בכירים ליהנות מהכנסות יפות.
התחרות לא בהכרח טובה
ייתכן שהמשבר הנוכחי יכול לשמש כמנוף לתכנון מחדש של מערכת הבריאות. לחוק לביטוח בריאות ממלכתי מ־1995 היו הישגים מרשימים בתחום הכללת הביטוח הרפואי על כולם, והבטחת שירות חירום ללא תשלום. כעת הגיע הזמן לחשוב על חוק לביטוח בריאות ממלכתי 2012. חוק כזה יהפוך את השירות לממלכתי באמת על ידי ביטול המבנה הקיים של קופות החולים, הפקעת הבעלות על שירותי אשפוז ממשרד הבריאות, וכן חלוקת הארץ לאזורים אוטונומיים שייתנו שירות כוללני ושלם לתושבי האזור. כך אפשר יהיה להשיב את עקרון רציפות הטיפול מן המרפאה לבתי החולים ובחזרה - תחת רשות אחת. זה ימנע כפל שירותים, ותתאפשר רשומה רפואית אחידה. אז יוכל גם משרד הבריאות להיות משרד ממשלתי אמיתי הפנוי לפיקוח ולתכנון. במדינות בעלות שירותי הבריאות הטובים ביותר כמו קנדה, אוסטרליה ודנמרק אין תחרות בין ספקי השירותים. השירות הוא בעיקרו ציבורי ומפוקח וניתן על בסיס אזורי. פיצול השירותים בישראל והתחרות ביניהם לא הועילו בייעול השירות אלא להפך. כעת הזמן לחשוב מחוץ לקופסה.המחבר הוא פרופ' לרפואה פנימית באוניברסיטת תל־אביב

לא התפרסמו תגובות לכתיבת תגובה